El
mareo es un síntoma muy incómodo e invalidante que dificulta a las
personas sus actividades de la vida diaria en ocasiones más que el
dolor.
Podríamos definirlo como una sensación inespecífica de alteración de la posición en el espacio y desequilibrio originada por información anormal desde la columna cervical.
No resulta de una alteración vestibular (del oído), por la que no
produce vértigo verdadero, que sería una sensación subjetiva de rotación
de la persona o del entorno. Muchas veces los pacientes utilizan
indistintamente el término “mareo” para definir distintas sensaciones o
incluso utiliza otros términos como vahídos, desmayos. Es importante que
el fisioterapeuta, a través de la entrevista, sepa cribar y analizar
todos estos términos coloquiales para averiguar con qué síndrome se
encuentra y tratarlo con precisión.
La capacidad de las
personas para orientarse en el espacio depende de la información de la
posición y orientación del cuerpo que viene de:
Los ojos
Los propioceptores o receptores propioceptivos (receptores que hay repartidos por todo el cuerpo y que informan de la postura)
El oído interno
Estas tres informaciones son integradas en el cerebro para dar una idea
global de la posición del cuerpo. Al menos dos de estos tres receptores
han de encontrarse en buen funcionamiento para que nos mantengamos en
equilibrio. Además, se ha comprobado la existencia de conexiones entre
los receptores de la columna cervical y los núcleos vestibulares, lo que
justifica que la disfunción cervical produzca la sensación de mareo o
desequilibrio.
Hay muchas causas para los mareos y muchas de ellas se pueden abordar desde la fisioterapia.
El diagnóstico diferencial incluiría:
Mareo cervicogénico
Vértigo posicional paroxístico benigno
Fístula perilinfática,
Conmoción o concusión laberíntica
Vértigo relacionado con migraña
Disfunción vestibular central o periférica
El diagnóstico se hace por exclusión, aunque hay algunos datos que nos
pueden orientar hacia un origen u otro, como por ejemplo la relación
temporal entre el dolor de cuello y el mareo, o la existencia de
síntomas que indiquen patología del sistema nervioso central (vértigo
constante, asimetría facial, cefalea severa), del oído interno (pérdida
de audición, mareo permanente, vértigo pasajero) o una lesión cervical
previa.
El mareo cervicogénico, es decir, el que está producido
por una disfunción de la columna cervical, va acompañado de dolor o
bien en reposo, al movimiento o a la palpación. Se puede acompañar de
limitación del movimiento, cefalea, inestabilidad.
Las causas
pueden ser desde contracturas musculares a artrosis cervical, hernias
discales, whiplash/latigazos cervicales/esguince cervical o alteraciones
de la postura como rectificación de la lordosis cervical, la existencia
de una costilla supranumeraria, una disfunción occipucio-atlas-axis o
angioespasmo (espasmo vascular)/oclusión de la arteria vertebral.
Todas estas alteraciones pueden abordarse con un tratamiento global
basado en una buena valoración que ayude a identificar el verdadero
origen del síntoma del mareo.
viernes, 27 de junio de 2014
jueves, 26 de junio de 2014
¿Rompiendo Mitos: Mi hernia de disco es la responsable de mi dolor?
Aproximadamente el 70% de las personas mayores de 40 años posee protrusiones discales, hernias o adelgazamiento de los espacios intervertebrales según muestreos y estudios de vanguardia. Bajo este hallazgo se deduce que gran parte de la población convive asintomáticamente con problemas de columna, los cuales no son descubiertos salvo que exista la necesidad de realizar un estudio por imágenes.
Al aparecer un episodio agudo de dolor de cintura, el error más común es atribuirle la culpa a la hernia o protrusión que resalta en el estudio realizado por el médico. Lo más probable que esta sea preexistente y en solo el 10% de los casos es la real causante del dolor.
Los dolores de cintura pueden tener origines muy diversos e incluso pueden ser la suma de varias causas. Las causas más frecuentes son:
Espasmos o contracturas musculares. Producen dolor difuso que se acentúa con la contracción muscular. Pueden ser motivo de malos movimientos, posturas estáticas inadecuadas o traumatismos en los que la
energía traumática ha sido compensada por el cuerpo mediante contracción muscular.
Problemas Viscerales: Ciertas patologías o desarmonías en las vísceras irradian el dolor a la cintura. Un claro ejemplo es el dolor de cintura de la mujer en periodo menstrual.
Rociones o traslaciones vertebrales: Aparecen luego de un traumatismo, o son descompensaciones de escoliosis.
Hernias de disco y protrusiones: Un pequeño porcentaje de las dolencias de cintura se deben realmente a compresiones nerviosas discales.
Diferencia de largo de piernas o problemas de pisada: En estos cuadros el cuerpo tiene que adaptar su postura, creando escoliosis funcionales a expensas de gasto de energía y tensión ligamentaria.
Cualquiera sea la causa un buen osteópata posee test efectivos para diagnosticar y tratar de forma correcta el dolor lumbar. Solo para una muy pequeña parte de ellos están bien indicadas las cirugías, no para la mayoría. Tomar medicamentos solo sirve para salir del episodio agudo de dolor, pero si se toman de forma crónica, solo se está tapando el problema y generando otro a futuro más grave. Lo ideal es encontrar la causa real, tratarla y dejar que el cuerpo restaure su salud.
LA ESCOLIOSIS
La Escoliosis (Roto escoliosis) es la desviación de la columna en alguno de los tres planos del cuerpo. Casi todas las personas tienen algún grado mínimo de escoliosis, prácticamente solo están totalmente derechas las laminas y los libros de anatomía. El tema importante es cuan torcida esta la columna, y si el cuerpo es capaz de compensar correctamente esto o aparecen síntomas ante la imposibilidad crear compensaciones.
Hay grados de escoliosis subclínicos, donde no trae grandes riesgos pero otros grados realmente importantes impiden las normales funciones del organismo.Para la medicina generalmente son idiopaticas (sin causa). Esto no es así, que no sepan la causa no significa que no exista.
A grandes rasgos sus orígenes pueden ser ascendentes, la causa se origina en los miembros inferiores y eso crea la compensación en la columna. Por ejemplo en el caso de una pierna corta anatómica, la columna lumbar se desplaza hacia el lado de la pierna corta, creando una escoliosis compensatoria. También hay causas descendentes, que se originan en el cráneo, por ejemplo en una mal equilibrio de las tensiones durales (membranas intracraneales) que se trasmite por continuidad a la columna, que debe compensar esto. Generalmente este tipo de escoliosis de origen craneal se dispara cuando el niño crece de repente, se dan a menudo en pacientes con partos difíciles o con traumatismos craneales.
Hay que diferenciar entre escoliosis funcionales y estructurales. Ejemplificando, en un ataque de ciática el cuerpo crea una escoliosis para evitar el dolor (funcional) si la ciática se resuelve, el cuerpo vuelve a la normalidad. Las estructurales en algún momento fueron funcionales, pero ya se estructuraron y fijaron en el cuerpo.
Las terapéuticas son totalmente diferentes en su tratamiento. En el caso de niños se obtienen excelentes resultados en la reducción de las mismas, ya que sus cuerpos aun son maleables. En el caso de adultos se trata de minimizar los dolores y problemas que puedan acarrear, liberando energía retenida en compensaciones innecesarias, evitando que empeoren y mejorando en diversos grados según el propio cuerpo lo permita.
miércoles, 25 de junio de 2014
Osteopatía , embarazo y parto
El embarazo es una experiencia única y poderosa.
Suceden grandes cambios a nivel hormonal y emocional en un período de
tiempo relativamente corto. El cuerpo tiene que adaptarse para poder
cargar hasta 9 kilos de bebé, placenta y líquido amniótico, lo que puede
generar tensiones en los órganos y tejidos.
Es una etapa de gran aprendizaje y puede ser muy placentera. Sin embargo, para aquellas madres que sufren de distintos síntomas, recomendamos acompañar el proceso con tratamiento osteopático para alivianar los posibles dolores.
Es una etapa de gran aprendizaje y puede ser muy placentera. Sin embargo, para aquellas madres que sufren de distintos síntomas, recomendamos acompañar el proceso con tratamiento osteopático para alivianar los posibles dolores.
- Embarazo y posibles molestias físicas
- Las demandas del parto
- La recuperación de la madre luego del parto
Malestar durante el embarazo
Los dolores y molestias son normales durante el embarazo, mientras el cuerpo cambia su forma para acomodarse al aumento de peso y tamaño del útero. Esto incluye cambios considerables en la postura. Si la madre ya sufre de dolores en la columna por accidentes o traumas pasados, puede que le sea más difícil acomodarse a estos cambios y sienta incomodidades como resultado.
Los ligamentos de todo el cuerpo se ablandan debido a la acción de las hormonas. Esto permitirá que los huesos de la pelvis se separen ligeramente para facilitar el paso de la cabeza del bebé por la pelvis durante el parto. Por otro lado, al estar los ligamentos más sensibles, el cuerpo entero es también más vulnerable a las tensiones durante todo el embarazo.
Los cambios en la postura pueden causar dolores en la espalda, cuello, cabeza, ciática y piernas, a veces puede causar fatiga.
Náuseas y vómitos pueden llevar a distenciones en el diafragma y costillas.
En la medida en que el útero se va expandiendo, puede presionar el diafragma y causar acidez.
Los cambios posturales en las costillas bajas y en la columna pueden impedir la libre movilidad del diafragma y dificultar la respiración.
Tensión en el área de la pelvis o el diafragma puede aumentar la resistencia del retorno de la sangre venosa al corazón desde la parte baja del cuerpo; esto podría causar várices o hemorroides.
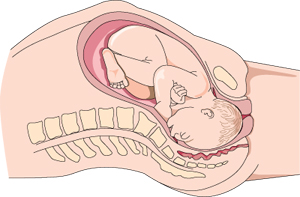
Preparación de la etapa de labor de parto y posición del bebé
Como la labor de parto suele ser más dificultosa si el bebé no está en la posición correcta, vale la pena intentar ayudarlo para que se mueva hacia una nueva posición. Generalmente el bebé se acomoda cabeza hacia abajo mirando hacia atrás, con su columna siguiendo la columna de mamá. Esta es la posición más ventajosa para pasar por el canal de parto.
Consejos para estimular al bebé hacia la posición correcta:
- Intenta mantenerte lo más activa posible durante el embarazo.
- Camina con la cabeza en alto como suspendida por un hilo. No permitas que la parte baja de la espalda se afloje demasiado.
- De ser posible, intenta sentarte de manera tal que tu columna esté cómodamente apoyada, es decir, sentarse contra el respaldo del asiento para que la parte baja de la columna esté sostenida, cómoda, y no decaiga.
- Si el bebé está de nalgas o mirando hacia adelante, siempre es recomendable pasar un rato todos los días “en cuatro patas”.
- Es recomendable ir a nadar, suavemente, o simplemente flotar.
- También para aquellas mamás que puedan hacerlo, se recomienda sentarse en cuclillas con las plantas del pie completamente apoyadas.complicaciones o tensiones innecesarias.
A medida de que el bebé va creciendo y ocupa más
espacio dentro del abdomen, tiene menos espacio para moverse y de a poco
él va encontrando su propia posición deseada. La postura de la madre
debe adaptarse en pos de dicha posición, lo cual a veces puede ocasionar
dolores.
Una parte importante de la preparación para el parto es el balance de la pelvis materna, que debe dar lugar al pasaje del bebé por el canal de parto. Si hay tensión o alguna lesión en esta zona (caderas, sacro, coxis, musculatura, ligamentos) ésta puede limitar la habilidad de separación o de amplitud de estos huesos durante el parto. En estos casos se recomienda acompañar el embarazo con tratamiento osteopático para dar la mejor chance de un parto libre de complicaciones o tensiones innecesarias.
Una parte importante de la preparación para el parto es el balance de la pelvis materna, que debe dar lugar al pasaje del bebé por el canal de parto. Si hay tensión o alguna lesión en esta zona (caderas, sacro, coxis, musculatura, ligamentos) ésta puede limitar la habilidad de separación o de amplitud de estos huesos durante el parto. En estos casos se recomienda acompañar el embarazo con tratamiento osteopático para dar la mejor chance de un parto libre de complicaciones o tensiones innecesarias.
Recuperación luego del nacimento para la madre y el bebé
Si hubo complicaciones durante el parto, la pelvis
materna puede haber sido vulnerable a grandes fuerzas y al ser éste un
momento tan intenso y la pelvis una región sensible y personal, algunas
de estas lesiones podría influir en su sistema nervioso y dar lugar a
depresión postparto.
Luego de dar a luz, el cuerpo no sólo debe recuperarse de los cambios que se habían dado durante el embarazo sino también de los efectos del parto.
Algún tipo de estrés no resuelto luego del alumbramiento puede generar dolores de espalda crónicos, alteraciones en la menstruación, incontinencia, constipación, dolores de cabeza, entre otros.
En estos casos, el objetivo de la Osteopatía es ayudar a mamá a recuperarse y volver a su estado de salud, tanto física como emocionalmente. Resolviendo las tensiones que se habrían generado en el embarazo o en el parto y permitiendo que ella logre relajarse y disfrutar de su bebé recién nacido.
Luego de dar a luz, el cuerpo no sólo debe recuperarse de los cambios que se habían dado durante el embarazo sino también de los efectos del parto.
Algún tipo de estrés no resuelto luego del alumbramiento puede generar dolores de espalda crónicos, alteraciones en la menstruación, incontinencia, constipación, dolores de cabeza, entre otros.
En estos casos, el objetivo de la Osteopatía es ayudar a mamá a recuperarse y volver a su estado de salud, tanto física como emocionalmente. Resolviendo las tensiones que se habrían generado en el embarazo o en el parto y permitiendo que ella logre relajarse y disfrutar de su bebé recién nacido.
Información facilitada por la Organización de Osteopatía Craneal de Reuno Unido:
“Sutherland Society”
“Sutherland Society”
“En la formación de Osteopatía Fluido Energética consideramos que siempre será saludable acompañar a la madre durante los embarazos con un tratamiento osteopático. En general se recomienda una visita mensual y volver a ver a su osteópata luego del alumbramiento (para bebé, leer la sección de “bebés y niños”). También recomendamos al padre del niño recibir una sesión de osteopatía antes y después del nacimiento para que él también pueda encontrarse libre de tensiones y dolores, y así ambos puedan disfrutar de esta nueva etapa.”
BÓVEDA PLANTAR
Los huesos, ligamentos y músculos del pie constituyen una
estructura elástica que le permite al pie adaptarse a superficies desiguales, deformarse para absorber golpes o transformarse en una palanca que transmite el peso del cuerpo.
La forma de la planta del pie presenta normalmente una bóveda cóncava hacia abajo, con dos arcos: longitudinal y transverso.
Esta bóveda tiene tres puntos de apoyo que corresponden a la cabeza del primer metatarsiano, a la cabeza del quinto metatarsiano y a la tuberosidad del calcáneo; que junto a las partes blandas dan forma a la impresión plantar.
Como si de un elemento de arquitectura gótica se tratase, donde los arcos cumplen la función de estabilidad y sujección de la bóveda de grandes dimenSiones (catedrales, pórticos, etc), los arcos plantares cumplen una función de estabilidad de nuestro cuerpo.
La disfunsión de su estructura, traerá consecuencias mecánicas en las articulaciones próximas: tobillo, rodilla, cadera y cintura lumbar.
estructura elástica que le permite al pie adaptarse a superficies desiguales, deformarse para absorber golpes o transformarse en una palanca que transmite el peso del cuerpo.
La forma de la planta del pie presenta normalmente una bóveda cóncava hacia abajo, con dos arcos: longitudinal y transverso.
Esta bóveda tiene tres puntos de apoyo que corresponden a la cabeza del primer metatarsiano, a la cabeza del quinto metatarsiano y a la tuberosidad del calcáneo; que junto a las partes blandas dan forma a la impresión plantar.
Como si de un elemento de arquitectura gótica se tratase, donde los arcos cumplen la función de estabilidad y sujección de la bóveda de grandes dimenSiones (catedrales, pórticos, etc), los arcos plantares cumplen una función de estabilidad de nuestro cuerpo.
La disfunsión de su estructura, traerá consecuencias mecánicas en las articulaciones próximas: tobillo, rodilla, cadera y cintura lumbar.
martes, 24 de junio de 2014
Diez razones para no portear a tu bebé de cara al mundo
 “Recientemente Catalina Fowler, de
Australia, hizo el comentario de que los padres que llevan a su bebé
mirando hacia al frente son “crueles y egoístas”.
En realidad se refería a que estaban “siendo crueles sin querer”. Yo no
estoy aquí para juzgar, señoras y señores, una vuelta a la manzana con
su bebé en la posición hacia adelante probablemente no cause daños en el
desarrollo y la salud de su hijo. No creo que los padres que cogen a
sus bebés sean crueles. Pero cuando se empieza a opinar sobre si su bebé
debe cambiar perspectivas e ir mirando cara al mundo o no, aquí hay
algunas razones para no dejar que su bebé vaya mirando hacia el frente,
para su consideración, por supuesto.
“Recientemente Catalina Fowler, de
Australia, hizo el comentario de que los padres que llevan a su bebé
mirando hacia al frente son “crueles y egoístas”.
En realidad se refería a que estaban “siendo crueles sin querer”. Yo no
estoy aquí para juzgar, señoras y señores, una vuelta a la manzana con
su bebé en la posición hacia adelante probablemente no cause daños en el
desarrollo y la salud de su hijo. No creo que los padres que cogen a
sus bebés sean crueles. Pero cuando se empieza a opinar sobre si su bebé
debe cambiar perspectivas e ir mirando cara al mundo o no, aquí hay
algunas razones para no dejar que su bebé vaya mirando hacia el frente,
para su consideración, por supuesto.Llevar a su bebé mirando hacia fuera …
1. No es compatible con las piernas de su bebé
Las piernas del bebé deben estar por lo menos a nivel de la cadera, si no superior. Esto es posible sólo si el tejido del portabebés cubre toda la parte posterior del muslo hasta la parte trasera de la rodilla, o si el portabebés tiene estribos -cintas para sujetar los pies-. Cuando tu bebé va delante y hacia el frente con las piernas sin apoyo sus piernas están simplemente colgando, la espalda y las caderas no tienen soporte y no hay donde pueda sentarse.
Echa un vistazo a esta investigación médica del Instituto Internacional de Displasia de cadera y la biomecánica infantil en diferentes tipos de portabebés. Una mochila portabebé con soporte para las piernas estimula el desarrollo de la cadera correctamente. Los portabebés orientados hacia el frente no soportan sus pequeñas caderas. En niños ya diagnosticados con DDH -Displasia de caderas- se deben prescindir de los portabebés que van hacia afuera.
Elegir un portabebés ergonómico que sostenga las piernas es importante para el desarrollo sano de la cadera.
2. Hace que sea difícil para el porteador llevar al bebé.
Es mucho más difícil de llevar algo que está alejado de tu cuerpo de algo que abraza tu cuerpo. El porteador tiene una carga incómoda y a menudo termina arqueando la espalda para compensar. El organismo de los bebés se adapta naturalmente a ser llevado hacia ti.
3. Coloca al bebé en una posición arqueada o de espalda ahuecada, ejerciendo presión sobre la columna vertebral.
La parte posterior de la espalda (como arqueándose después de despertarse de la siesta), no es perjudicial o “mala” en sí mismo. El problema surge cuando se fuerza una “lordosis” bajo una carga. La colocación de un niño en un portabebés delante y hacia el frente extiende la curva redondeada natural convexa (ver el desarrollo de la columna infantil en el papel del transporte en posición erguida) de la columna vertebral en una posición de lordosis. Sin nada a lo que aferrarse, con debilidad de los músculos abdominales y los hombros retraídos, la pelvis del niño se inclina hacia atrás y se ve obligado no sólo a llevar el peso de su propio cuerpo, sino también a absorber la fuerza a cada paso que da el porteador, viéndose comprometida su pequeña columna vertebral.
4. Lugares de presión indebida sobre la ingle que pueden rozar los muslos de su bebé.
Este
bebé se inclina sobre su padre para tener apoyo extra. Aunque le
estabiliza, no es lo ideal para pasar el día en esta posición.
5. Puede estimular en exceso a su bebé.
Los bebés pueden ir de cara a sus padres y aún así experimentar el mundo que les rodea a su propio ritmo. Para un niño pequeño es muy fácil verse abrumado.
6. No es compatible con la cabeza o el cuello.
La asfixia postural se puede producir cuando los bebés no tienen ningún control del cuello y la barbilla se cae hacia el pecho. Los bebés pequeños nunca deben colocarse en una posición que pueda poner en peligro sus vías respiratorias. La Comisión de Seguridad de Productos del Consumidor de EE.UU. aprobó recientemente una ley según la cual las etiquetas de advertencia de los portabebés deben indicar que los bebés no deben mirar hacia fuera hasta que se logre el control de la cabeza / cuello adecuado. La ley no se aplica a los bebés para dormir a pesar de que no tienen control de sus cuellos o cabezas mientras dormitan.
7. Dificulta la termorregulación.
La posición flexionada de un bebé sobre el pecho de su madre es más eficiente en la conservación de calor que el pecho al descubierto. Echa un vistazo al método canguro y los beneficios de la termorregulación. El bebé también tiene más células de grasa (aislamiento) en su parte de atrás que delante.

8. Hace que sea más difícil responder a las señales del bebé.
Sin contacto visual es más difícil comunicarse con tu bebé, revisar sus vías respiratorias, ver si babea, verlo regurgitar, prácticar la CE y conocer sus necesidades. Hay un estudio realizado que muestra que incluso los cochecitos mirando hacia el fente interfieren en su capacidad de interactuar y responder a tu bebé.
La
mamá está sujetando las piernas de su hijo tratando de apoyarlas por
falta de un asiento, el bebé va sobre dos piezas de tela en su ingle. Si
no fuera por la tela sobre sus hombros, se caería hacia adelante. No
hay mucho apoyo.
Muy a menudo el porteador intuitivamente ofrecerá sus dedos índices para que el bebé pueda agarrarse y estabilizarse, tratando de apoyar las piernas y levantándolas hacia arriba en la parte delantera. Sin asiento y nada para agarrarse delante de él será difícil para el bebé no arquear la espalda bajo el peso de su propio cuerpo.
10. No puede ser tan maravilloso ni bueno para la espalda.
Llevar una carga con la columna vertebral arqueada te provocará un dolor de la parte baja de la espalda.
Llevar a tu bebé mirando hacia delante no es la mejor opción. No es “cruel”, pero no es ideal. Abrazar a tu bebé, o hacer que él te abrace (como cuando apoyas a tu bebé,) es para lo que tu bebé esta preparado y la manera natural de ir.”
ESTREÑIMIENTO
Evacuación poco
frecuente o difícil de las heces. Se trata de la evacuación de heces más
o menos duras, cada 3 a 5 días. Algunas personas dicen estar estreñidas
cuando defecan menos de dos veces al día, y otras
dicen estarlo cuando evacuan menos de dos veces por semana. Dada esta
variabilidad, lo que im-porta es lo que cada uno considera normal en su
caso. Pero si el estreñimiento dura más de dos semanas, hay que acudir
al médico.
No existe un número ideal de veces para evacuar los intestinos. Cada persona tiene su ritmo y es muy importante que éste se mantenga estable. Si se produce un cambio de hábitos intestinales y éste persiste, es necesario consultarlo al especialista. Todos sufrimos estreñimiento en alguna ocasión, y sólo cabe plantear un tratamiento si el problema persiste o resulta incómodo.
La falta de fibra en los alimentos ingeridos hace que las heces se ablanden, de forma que cuando las ondas peristálticas del colon intentan empujar las heces hacia el ano, una parte de ellas se mueven en dirección opuesta. Si el organismo advierte deficiencias puede ralentizar el movimiento de los alimentos a través del intestino delgado para dejar más tiempo para la absorción. Este hecho puede parecernos estre-ñimiento simplemente porque no hay nada que eliminar. En el colon (intestino grueso), se absorbe la ma-yor parte del agua de los alimentos y bebidas. Si existe deshidratación – y la mayoría vivimos en estado de deshidratación- el colon se mueve más lentamente para dar más tiempo a la absorción de agua.
• Dado que el estreñimiento puede deberse a déficit en el organismo o deshidratación y afectar a las heces blandas o duras, no existe un único tratamiento que pueda beneficiar a todos los pacientes. Es importante conocer la causa del estreñimiento para elegir el tratamiento adecuado.”
Sintomas: sensación de plenitud, cefaleas, mal sabor de boca, irritabilidad, distensión abdominal.
Causas
• El intestino no se contrae lo suficiente, por debilidad de la musculatura abdominal, por falta de tono de las vísceras (falta de gimnasia).
• Insuficiencia biliar. • Las heces carecen de volumen.
• El intestino se mueve más lentamente para dedicar más tiempo a la absorción de alimentos y de agua. Falta de movimientos peristálticos... colon vago.
• Incapacidad de relajar los músculos del esfínter anal. Se produce en estados de tensión y ansiedad, y con frecuencia procede de la infancia y la adolescencia, y frecuentemente puede durar muchos años.
• Las heces son demasiado gordas y duras y no pasan por el ano sin dolor. Las deposiciones duras son otra causa habitual, y el resultado de la combinación de factores dietéticos (como una dieta rica en carne y grasas) y la retención de las heces en el colon durante bastante tiempo, lo que produce una excesiva absorción del agua de la materia fecal.
• Errores en la dieta: Alimentación inadecuada... alimentos refinados y desnaturalizados, falta de fi-bra en la dieta, por comer mucha carne y productos lácteos, padecer alergia a ciertos alimentos. Falta de agua (deshidratación), por ingerir pocos líquidos.
• Por una mala higiene de vida (no tomarse tiempo para ir al baño). Cambios en los hábitos de eva-cuación intestinal (por ejemplo, la contención en ir al lavabo cada vez que se da la sensación de eva-cuar
• Trastornos respiratorios o cardiacos. Entre los primeros en enfisema y la debilidad del diafragma pueden dificultar la evacuación intestinal.
• Desnutrición y rigidez muscular.
• Algunos medicamentos utilizados para tratar el insomnio, la depresión y otros problemas, así como algunos diuréticos y anestesias.
• Factores psicológicos como la vergüenza si se necesita ayuda para ir al baño o el hecho de tener que hacer las necesidades en un lavabo que no es el de casa.
• Estrés o tensión psíquica, ansiedad, ritmo de vida acelerado.
• Abuso de laxantes o enemas.
• Lesiones congénitas (megacolon = colon grande o colon más pequeño de lo normal).
• Lesiones mecánicas (curva cerrada, intestino delgado que aprieta y no deja pasar), y que lo soluciona la osteopatía visceral que vuelve el colon a su sitio.
• Pies fríos es causa de estreñimiento.
• La falta de ejercicio, vida sedentaria .
• Por contener las heces demasiado tiempo
• Por el uso de laxantes con frecuencia
• Embarazo
• Otros: problemas intestinales (colon irritable o diverticulosis), diabetes con disfunción nerviosa, tu-mores cerebrales, parálisis y debilidad muscular, hipotiroidismo, exceso de calcio en la sangre, dis-minución en los niveles de potasio y sodio, anorexia.
No existe un número ideal de veces para evacuar los intestinos. Cada persona tiene su ritmo y es muy importante que éste se mantenga estable. Si se produce un cambio de hábitos intestinales y éste persiste, es necesario consultarlo al especialista. Todos sufrimos estreñimiento en alguna ocasión, y sólo cabe plantear un tratamiento si el problema persiste o resulta incómodo.
La falta de fibra en los alimentos ingeridos hace que las heces se ablanden, de forma que cuando las ondas peristálticas del colon intentan empujar las heces hacia el ano, una parte de ellas se mueven en dirección opuesta. Si el organismo advierte deficiencias puede ralentizar el movimiento de los alimentos a través del intestino delgado para dejar más tiempo para la absorción. Este hecho puede parecernos estre-ñimiento simplemente porque no hay nada que eliminar. En el colon (intestino grueso), se absorbe la ma-yor parte del agua de los alimentos y bebidas. Si existe deshidratación – y la mayoría vivimos en estado de deshidratación- el colon se mueve más lentamente para dar más tiempo a la absorción de agua.
• Dado que el estreñimiento puede deberse a déficit en el organismo o deshidratación y afectar a las heces blandas o duras, no existe un único tratamiento que pueda beneficiar a todos los pacientes. Es importante conocer la causa del estreñimiento para elegir el tratamiento adecuado.”
Sintomas: sensación de plenitud, cefaleas, mal sabor de boca, irritabilidad, distensión abdominal.
Causas
• El intestino no se contrae lo suficiente, por debilidad de la musculatura abdominal, por falta de tono de las vísceras (falta de gimnasia).
• Insuficiencia biliar. • Las heces carecen de volumen.
• El intestino se mueve más lentamente para dedicar más tiempo a la absorción de alimentos y de agua. Falta de movimientos peristálticos... colon vago.
• Incapacidad de relajar los músculos del esfínter anal. Se produce en estados de tensión y ansiedad, y con frecuencia procede de la infancia y la adolescencia, y frecuentemente puede durar muchos años.
• Las heces son demasiado gordas y duras y no pasan por el ano sin dolor. Las deposiciones duras son otra causa habitual, y el resultado de la combinación de factores dietéticos (como una dieta rica en carne y grasas) y la retención de las heces en el colon durante bastante tiempo, lo que produce una excesiva absorción del agua de la materia fecal.
• Errores en la dieta: Alimentación inadecuada... alimentos refinados y desnaturalizados, falta de fi-bra en la dieta, por comer mucha carne y productos lácteos, padecer alergia a ciertos alimentos. Falta de agua (deshidratación), por ingerir pocos líquidos.
• Por una mala higiene de vida (no tomarse tiempo para ir al baño). Cambios en los hábitos de eva-cuación intestinal (por ejemplo, la contención en ir al lavabo cada vez que se da la sensación de eva-cuar
• Trastornos respiratorios o cardiacos. Entre los primeros en enfisema y la debilidad del diafragma pueden dificultar la evacuación intestinal.
• Desnutrición y rigidez muscular.
• Algunos medicamentos utilizados para tratar el insomnio, la depresión y otros problemas, así como algunos diuréticos y anestesias.
• Factores psicológicos como la vergüenza si se necesita ayuda para ir al baño o el hecho de tener que hacer las necesidades en un lavabo que no es el de casa.
• Estrés o tensión psíquica, ansiedad, ritmo de vida acelerado.
• Abuso de laxantes o enemas.
• Lesiones congénitas (megacolon = colon grande o colon más pequeño de lo normal).
• Lesiones mecánicas (curva cerrada, intestino delgado que aprieta y no deja pasar), y que lo soluciona la osteopatía visceral que vuelve el colon a su sitio.
• Pies fríos es causa de estreñimiento.
• La falta de ejercicio, vida sedentaria .
• Por contener las heces demasiado tiempo
• Por el uso de laxantes con frecuencia
• Embarazo
• Otros: problemas intestinales (colon irritable o diverticulosis), diabetes con disfunción nerviosa, tu-mores cerebrales, parálisis y debilidad muscular, hipotiroidismo, exceso de calcio en la sangre, dis-minución en los niveles de potasio y sodio, anorexia.
Los 6 factores naturales para mejorar la salud
El aire fresco es vital para la salud. Proporciona un suministro
constante de oxígeno necesario para el cerebro y las células del cuerpo.
Además del oxígeno, el agua pura es el factor más importante para la vida, que entre otros, ayuda a los riñones y al hígado a liberar el exceso de toxinas y residuos.
El sueño es vital para ofrecer descanso al cuerpo, dar tiempo para la restauración, y prepararse para el día siguiente.
El cuerpo está destinado a la actividad y movimiento. Si no se utiliza, los músculos se vuelven flácidos y débiles, el corazón y los pulmones no funcionan de manera eficiente y las articulaciones se rigidizan y dañan.
Deben ingerirse nutrientes naturales a los que el cuerpo se ha adaptado genéticamente a consumir, es decir, alimentos sin procesar. Hay múltiples razones por las que una dieta saludable y nutritiva es importante para la prevención de enfermedades, el mantenimiento de un peso saludable y la sostenibilidad de la calidad de vida.
Además del oxígeno, el agua pura es el factor más importante para la vida, que entre otros, ayuda a los riñones y al hígado a liberar el exceso de toxinas y residuos.
El sueño es vital para ofrecer descanso al cuerpo, dar tiempo para la restauración, y prepararse para el día siguiente.
El cuerpo está destinado a la actividad y movimiento. Si no se utiliza, los músculos se vuelven flácidos y débiles, el corazón y los pulmones no funcionan de manera eficiente y las articulaciones se rigidizan y dañan.
Deben ingerirse nutrientes naturales a los que el cuerpo se ha adaptado genéticamente a consumir, es decir, alimentos sin procesar. Hay múltiples razones por las que una dieta saludable y nutritiva es importante para la prevención de enfermedades, el mantenimiento de un peso saludable y la sostenibilidad de la calidad de vida.
lunes, 23 de junio de 2014
BRUXISMO
 ¿Te despiertas con cansancio en la musculatura de la boca, cara o
cuello y dolor en la región de la mandíbula y los dientes?. Si la
respuesta es afirmativa y, además de estos síntomas, presentas alguno o
varios de los siguientes, es probable que padezcas bruxismo:
¿Te despiertas con cansancio en la musculatura de la boca, cara o
cuello y dolor en la región de la mandíbula y los dientes?. Si la
respuesta es afirmativa y, además de estos síntomas, presentas alguno o
varios de los siguientes, es probable que padezcas bruxismo:• Rechinar de dientes o te han comentado que esto te ocurre cuando duermes (con su correspondiente ruido característico, “como
• Desgaste piezas dentarias.
• Ruidos y/o dolor en la articulación témporo-mandibular (ATM)
• Cefaleas o dolor de cabeza.
• Dolor de oídos o sensación de zumbido en ellos
• Restricción y/o limitación el movimiento de apertura de la boca o asimetría en el movimiento de la mandíbula al abrir la boca (en ocasiones puede ser perceptible un chasquido en la ATM).
El BRUXISMO es el hábito de apretar o rechinar los dientes, con distintos grados de intensidad y generalmente de forma inconsciente, produciéndose esta disfunción de la ATM con mayor frecuencia durante el descanso nocturno.
En cuanto a las causas predisponentes, no existen causas específicas, pero el estrés y la ansiedad contribuyen a incrementar considerablemente su aparición e intensidad. Por otro lado, existen varias teorías que tratan de explicar el origen de esta patología (desde causas oclusales, a neurológicas y psicológicas), siendo preciso tener en cuenta varios factores como el trauma oclusal (contactos prematuros e interferencias cuspídeas anómalas entre dientes de arcadas opuestas), el estrés y/o la ansiedad, los trastornos de personalidad y los diferentes tipos de dentadura y oclusión, o también la posición del cuello durante el sueño.
En este sentido, actualmente se piensa que la combinación de estos factores sería responsable de inducir al hábito de apretar y rechinar los dientes, desencadenando la patología.
CLASIFICACIÓN Y TIPOS DE BRUXISMO
- Bruxismo diurno. Se define como el apretamiento o frotamiento de los dientes, a veces inconsciente, pero, generalmente, consciente. Suele estar relacionado con otros tics o manías como comerse las uñas o morderse los labios, y es frecuente que se produzca cuando se está concentrado: trabajando, estudiando e incluso conduciendo.
- Bruxismo nocturno. Totalmente involuntario. Se produce mientras se duerme. Puede tener lugar por apretamiento o friccionamiento y puede ser el causante del cansancio muscular o dolor de cabeza que aparece al levantarse de la cama y de la contractura de los músculos del cuello.
- Bruxismo céntrico o de apretamiento. Se aprietan los dientes por una contracción muscular. Estos no llegan a desgastarse, pero la mandíbula tiende a cargarse en exceso, provocando contractura muscular asociada a molestia y dolor, especialmente en la musculatura oclusora de la mandíbula.
- Bruxismo excéntrico o de frotamiento. Los dientes rechinan produciendo un desgaste dentario mayor, aunque la molestias muscular apenas es apreciable, debido a la alternancia entre contracción-relajación de los grupos musculares implicados.
- Bruxismo diurno y nocturno. Tiene lugar en cualquier momento del día, es el más dañino y el que provoca mayores problemas, presentándose como una lesión cronificada, bruxando la persona constantemente.
CAUSAS
Inicialmente se pensó que el bruxismo estaba provocado por problemas odontológicos, como obturaciones mal realizadas, pero se observó que corrigiéndolas no se solucionaba el problema. Posteriormente, se estableció como causa principal la mala oclusión y contactos prematuros entre los dientes al morder, factor que
hemos comentado anteriormente, pero se observó que hay una gran cantidad de personas con estas disfunciones que a pesar de ello no bruxan. Actualmente, se piensa que su origen obedece a varios de estos factores junto con un elevado nivel de estrés emocional.
En este sentido, no es nuevo comentar que las situaciones estresantes desencadenan en el individuo una serie de emociones, de intensidad y características diferentes según la personalidad de cada uno. Así, se ha observado que las personas que bruxan suelen presentar mayoritariamente altos niveles de ansiedad, seguido de sentimientos de ira reprimida, miedo, frustración, personalidad demasiado competitiva, etcétera. Asimismo, las molestias que ocasiona el bruxismo, principalmente el dolor, son motivo de alteraciones emocionales y en el estado de ánimo del individuo, asociadas a la disfunción de la ATM y de sus correspondientes “tirantes”, reflejados en el sistema muscular.
El estrés produce un aumento general de la activación del organismo, por diferentes mecanismos neuronales y endocrinos, ya que éste interpreta que se encuentra frente a una situación de alerta en la que debe prepararse para sobrevivir, luchar o huir. Se produce un aumento de la presión sanguínea, una fuerte respuesta muscular, aumento de ritmo respiratorio, etcétera.
Si nos encontramos ante una situación en la que realmente peligra nuestra integridad física, esta reacción es adaptativa, pero cuando el agente estresante son problemas en el entorno laboral o afectivo por ejemplo, y nos encontramos ante una imposibilidad real o no de cambiar o “agredir” lo que nos afecta, esta activación del organismo, sobre todo si se prolonga en el tiempo, puede originar alteraciones fisiológicas como hipertensión arterial, exceso de tensión muscular (su expresión en el sistema masticatorio sería el bruxismo), problemas digestivos, etc.
Estas “alteraciones emocionales”, según las características de la persona, se manifestarán en el “eslabón más débil”, ya que será éste el primero que agote su capacidad de adaptación. Por tanto,el bruxismo podría identificarse como la expresión física de un estado inconsciente de sub-alerta
¿SOSPECHAS QUE PADECES BRUXISMO?
La historia clínica (anamnesis y ficha clínica) como una correcta exploración clínica (signos y síntomas asociados y referidos por el paciente), los modelos de estudio (impresiones del maxilar y mandíbula para efectuar los moldes y montarlos en el articulador para el análisis de la oclusión) y los estudios radiológicos son esenciales en el proceso diagnóstico.
El Odontólogo será el encargado de identificar problemas en la dentadura y resolverlos. Se puede confeccionar una placa de descarga nocturna y a veces también diurna, para proteger los dientes, principalmente para las personas rechinadoras. También, al mantener en una posición de alargamiento a la musculatura masticatoria, ayuda a disminuir su tono muscular, si bien es cierto que algunos individuos siguen apretando los dientes a pesar de la férula, persistiendo la fatiga muscular y los trastornos músculo-esqueléticos que esto ocasiona.
Para aliviar el dolor y con el objetivo de ayudar a mejorar el cuadro clínico es necesario disminuir la tensión y el espasmo muscular, el hipertono generalizado, relajar el organismo en general (relación “cuerpo-mente”, fundamental), así como devolver el movimiento normal a la mandíbula, para proteger a la ATM de un desgaste prematuro. Igualmente importante y muy útil será la corrección de la postura.
jueves, 19 de junio de 2014
La rama superficial del nervio radial es
altamente vulnerable al trauma, irritación y compresión debido a su
localización anatómica. Lipomas intraneurales y fibrolipomas derivados
de los tejidos de soporte de este nervio periférico puede causar la
compresión del nervio adyacente que conduce a los síntomas de la
neuritis del nervio radial o síndrome de Wartenberg descrito por primera
vez en 1932 podéis imaginar por quien. Variantes anatómicas de la
normalidad (Zoch G, 1995) y tensiones fasciales anómalas pueden irritar
este nervio sensitivo (Balakrishnan C, 2009).
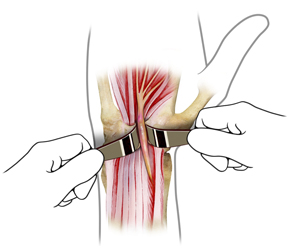 La clínica del Wartenberg, se
caracteriza por: dolor, adormecimiento, hormigueo, y disestesia en la
porción dorso-radial de la mano, que aumentan con los movimientos de la
muñeca.
La clínica del Wartenberg, se
caracteriza por: dolor, adormecimiento, hormigueo, y disestesia en la
porción dorso-radial de la mano, que aumentan con los movimientos de la
muñeca.
 El diagnóstico diferencial del cuadro
debe ser claro y dirigirse a la estructura concreta, para ello usamos en
clínica el ULNT2b radial, ligeramente modificado con inclusión del
pulgar, en la palma y determinando si la disfunción neural está presente
a través de la diferenciación estructural (Butler D, 2002).
Posteriormente afinamos el diagnóstico y ponemos nombre a la disfunción
neural que puede ser en deslizamiento craneal, distal o de tensión
básicamente (Shacklock, 2007). Si el síndrome está presente dirigimos
nuestro tratamiento al nervio y no tanto a la interface, como ocurriría
en el de Quervain, obviando por supuesto que la fisiopatología de uno y
otro cuadro no tienen nada que ver, pero frecuentemente coexisten.
El diagnóstico diferencial del cuadro
debe ser claro y dirigirse a la estructura concreta, para ello usamos en
clínica el ULNT2b radial, ligeramente modificado con inclusión del
pulgar, en la palma y determinando si la disfunción neural está presente
a través de la diferenciación estructural (Butler D, 2002).
Posteriormente afinamos el diagnóstico y ponemos nombre a la disfunción
neural que puede ser en deslizamiento craneal, distal o de tensión
básicamente (Shacklock, 2007). Si el síndrome está presente dirigimos
nuestro tratamiento al nervio y no tanto a la interface, como ocurriría
en el de Quervain, obviando por supuesto que la fisiopatología de uno y
otro cuadro no tienen nada que ver, pero frecuentemente coexisten.
Paco Bautista Fisioterapeuta, Osteópata D.O. Doctorando por la Universidad de Cádiz Master en Salud y Deporte Profesor de la Escuela de Osteopatía de Madrid y de INSTEMA
También denominada queiralgia
parestésica por la similitud con la meralgia parestésica, compresión del
nervio cutáneo femoral lateral (Gómez-Bajo GJ et al., 2003).
Se trata de una afección poco frecuente,
caracterizada por dolor en el borde radial de la muñeca a varios
centímetros próximal al pliegue dorsal y de la estiloides del radio,
dolor que aumenta con los movimientos de extensión y desviaciones
laterales de la muñeca; los movimientos de supinación y desviación
cubital producen dolor irradiado (Finkelstein positivo) como en la
enfermedad de De Quervain, e igualmente está presente una sensación de
adormecimiento en el dorso de la mano inervado sensitivamente por el
nervio radial. En muchas ocasiones (50% aproximadamente) ambas
patologías van asociadas, y se confunden fácilmente por lo que el
correcto diagnóstico diferencial es clave para establecer las
prioridades del tratamiento y ser eficaces en la resolución del cuadro,
priorizar en el tratamiento neurodinámico o de la interface miofascial y
patología tendinosa (De Santolo A, 2005).
Tras la división de las dos ramas del
nervio radial a nivel de la cabeza del radio, la rama superficial o
sensitiva desciende en el borde radial del antebrazo, y a nivel del
tercio distal pasa debajo de un estrecho producido por el borde del
braquioradial y del tendón del extensor radial largo del carpo y la
fascia que los une previa llegada a la muñeca, posteriormente se divide
en dos o varias ramas para inervar sensitivamente el dorso del pulgar e
índice y el dorso de los otros dedos hasta la interfalángica proximal.
El nervio se hace subcutáneo después de su emergencia del braquioradial,
y con los movimientos de pronación, este sistema miofascial actúa de
guillotina neural (Dellon AL, 1986). Las disfunciones de codo y cabeza
de radio tienen su importancia en la afectación del radial y considero
que deben ser siempre valoradas tanto en “pseudos de Quervain”, como en
“pseudo epicondilitis”.
 La clínica del Wartenberg, se
caracteriza por: dolor, adormecimiento, hormigueo, y disestesia en la
porción dorso-radial de la mano, que aumentan con los movimientos de la
muñeca.
La clínica del Wartenberg, se
caracteriza por: dolor, adormecimiento, hormigueo, y disestesia en la
porción dorso-radial de la mano, que aumentan con los movimientos de la
muñeca.
Al examen físico la percusión del nervio
produce signo de Tinnel y parestesia en su territorio de inervación,
específicamente en el recorrido del nervio en su salida debajo del
músculo braquiorradial.
Dellon AL, describe una prueba de
mantener 30 a 60 segundos la muñeca pronada y flexionada, presentándose
con la compresión parestesia en su territorio parecidas al signo de
Phalen para el STC (síndrome del túnel carpiano)
La producción del síndrome de Wartenberg
es debida a diferentes factores, la mayoría de ellos mecánicos por
secuelas de lesiones en la zona, o en algunos pacientes que desarrollan
trabajos manuales repetitivos como el uso de destornilladores, martillos
etc., y generalmente asociando un estado previo de cierre neural,
estrechez del paso congénito o adquirido (tensión miofascial anormal a
ese nivel). El uso de pulseras y guantes apretados o muñequeras es otra
de las causas de disestesias o parestesias en el territorio comentado.
También habrá que tener siempre en consideración traumatismos de muñeca
previos, sobretodo esguinces o luxaciones graves y compresiones
post-fractura de Colles (Tosun N, et al. 2001).
 El diagnóstico diferencial del cuadro
debe ser claro y dirigirse a la estructura concreta, para ello usamos en
clínica el ULNT2b radial, ligeramente modificado con inclusión del
pulgar, en la palma y determinando si la disfunción neural está presente
a través de la diferenciación estructural (Butler D, 2002).
Posteriormente afinamos el diagnóstico y ponemos nombre a la disfunción
neural que puede ser en deslizamiento craneal, distal o de tensión
básicamente (Shacklock, 2007). Si el síndrome está presente dirigimos
nuestro tratamiento al nervio y no tanto a la interface, como ocurriría
en el de Quervain, obviando por supuesto que la fisiopatología de uno y
otro cuadro no tienen nada que ver, pero frecuentemente coexisten.
El diagnóstico diferencial del cuadro
debe ser claro y dirigirse a la estructura concreta, para ello usamos en
clínica el ULNT2b radial, ligeramente modificado con inclusión del
pulgar, en la palma y determinando si la disfunción neural está presente
a través de la diferenciación estructural (Butler D, 2002).
Posteriormente afinamos el diagnóstico y ponemos nombre a la disfunción
neural que puede ser en deslizamiento craneal, distal o de tensión
básicamente (Shacklock, 2007). Si el síndrome está presente dirigimos
nuestro tratamiento al nervio y no tanto a la interface, como ocurriría
en el de Quervain, obviando por supuesto que la fisiopatología de uno y
otro cuadro no tienen nada que ver, pero frecuentemente coexisten.
Según
un estudio de Lanzetta M, de 50 pacientes (52 casos) con síndrome de
Wartenberg entre enero de 1988 y julio de 1992. El tratamiento
conservador logró un 71% de resultados excelentes y buenos, similares al
tratamiento quirúrgico. La enfermedad de De Quervain se asoció en el
50% de los casos, es importante afinar en el diagnóstico del síndrome de
Wartenberg antes de operar la tenosinovitis, a fin de evitar
imprevistos y complicaciones postoperatorias, y por supuesto ahorrar la
cirugía al paciente si esta es innecesaria (Lanzetta M, 1995).
El tratamiento definitivo en los casos
en que existe compresión grave y/o crónica, y el dolor no desaparece, el
tratamiento es quirúrgico (Mackinnon SE, 1988), pero nunca antes.
Cuantos de Quervain habrán sido operados innecesariamente, cuantos de
Quervain habremos tratado incorrectamente, ¿raro o no tan raro?
Paco Bautista Fisioterapeuta, Osteópata D.O. Doctorando por la Universidad de Cádiz Master en Salud y Deporte Profesor de la Escuela de Osteopatía de Madrid y de INSTEMA
lunes, 2 de junio de 2014
Masajes Anticelulíticos + Drenaje Linfático
Llega el buen tiempo y para que puedas lucir tus mejores prendas te proponemos:
Masajes ANTICELULÍTICOS + DRENAJE LINFÁTICO , una estupenda combinación para eliminar la grasa del cuerpo, a la vez que tonificamos el cuerpo.
Masajes ANTICELULÍTICOS + DRENAJE LINFÁTICO , una estupenda combinación para eliminar la grasa del cuerpo, a la vez que tonificamos el cuerpo.
Suscribirse a:
Entradas (Atom)















